擅长:妊娠糖尿病、产后出血、妊娠合并获得性免疫缺陷综合征、妊高症、流产、先兆流产、卵巢妊娠、早产、前置胎盘、习惯性流产、胎盘早剥、羊水过少、胎停育、羊水过多、子痫前期、自然流产、新生儿窒息、胎儿畸形、畸胎瘤、异常妊娠、分娩期并发症
擅长:妊娠并发症、妊娠糖尿病、产后出血、妊娠合并获得性免疫缺陷综合征、异常妊娠、妊高症、流产、先兆流产、卵巢妊娠、早产、前置胎盘、习惯性流产、胎盘早剥、羊水过少、胎停育、羊水过多、子痫前期、自然流产、分娩期并发症、女性盆底功能障碍、围产儿疾病、新生儿窒息、胎儿畸形、畸胎瘤、早孕、阴道炎、内分泌失调、支原体感染、子宫肌瘤、盆腔炎
擅长:异常妊娠、流产、先兆流产、胎停育、自然流产、早产、前置胎盘、羊水过少、围产儿疾病、胎儿畸形、妊娠并发症、妊娠糖尿病、黄体功能不全性不孕、尿路感染、子宫肌瘤、阴道炎、卵巢肿瘤、盆腔炎、染色体异常、输卵管妊娠、早孕反应、肠痉挛、人工流产、子宫复旧不全、破水、月经不调、宫颈糜烂、不孕症、多囊卵巢综合征、产褥期、霉菌性阴道炎、不孕
擅长:异常妊娠、流产、先兆流产、自然流产、早产、前置胎盘、胎停育、妊高症、子痫前期、妊娠并发症、妊娠糖尿病、内分泌疾病、妇科炎症、输卵管妊娠、早孕反应、破水、细菌性阴道炎、畸胎瘤、羊水过少、羊水过多、胎盘早剥、产后出血、卵巢妊娠、分娩期并发症、胎儿畸形
擅长:异常妊娠、流产、先兆流产、妊高症、早产、前置胎盘、习惯性流产、胎盘早剥、羊水过少、胎停育、羊水过多、自然流产、卵巢妊娠、子痫前期、妊娠并发症、妊娠糖尿病、产后出血、妊娠合并获得性免疫缺陷综合征、围产儿疾病、胎儿畸形、分娩期并发症、女性盆底功能障碍、高危妊娠、难产、畸胎瘤、输卵管妊娠、生化妊娠、多胎妊娠、妊娠呕吐、妊娠期肝内胆汁淤积症

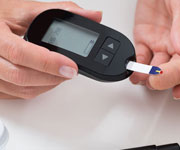

妊娠糖尿病是一种较为常见的妊娠合并症,约占妊娠期妇女的1-5%。妊娠可使隐形糖尿病显性化,使既往无糖尿病的孕妇发生妊娠高血糖,加重原有糖尿病患者的病情,对孕妇、胎儿及新生儿的健康有严重危害。
2017-09-27 糖尿病
孕妈肚子大小跟许多因素有关,比如孕妇肥胖程度、骨架大小、怀孕时长、胎儿情况和羊水多少。在标准范围内,肚子显大显小一般是正常的。不过,肚子显得大的孕妈要警惕巨大儿可能,肚子较小的要排除胎儿生长发育迟缓的问题。
2018-01-30 育儿

怀孕时由于生理变化及家庭与人际关系等方面的压力增大,可能会引起焦虑、抑郁等不良情绪,直接影响到孕妈的状态和健康,还可能危害到肚中胎儿。所以孕妇本人应该适当学习孕期知识、学会自我调节及寻求帮助,而家人也要给予孕妇更多的关心及爱护。
2017-11-29 育儿