麻醉就是简单的“打一针就完事了”?丨杜薇
3月8日
麻醉医生不仅是给点止疼药,合格的麻醉医生是一个“眼观八方的多面手”,不仅要兼顾监护仪上血压心率等指标、麻醉机的呼吸参数、药物浓度、脑电指数、尿量出血量等,还要对出现的紧急情况当机立断地做出最佳临床决策。
昨天跟同事A、B聊天,他们吐槽最近又碰到一波人对他们的工作评价是“不就打一针就完事了吗”,然后A强调这个想法太普遍(其实我知道他的潜台词是我们没有这么low)。
为了安慰他我说,其实这也难怪,我们的职业称呼本身就给人带来了认识偏差,和“骨科医生”、“肿瘤科医生”等不一样的是,“麻醉医生”这四个字没有完全涵盖它的工作性质。
有多少人知道我们不仅是给点止疼药,还要管理手术中的生命状态?又有多少人知道院内患者的抢救是我们冲锋陷阵?
所以这怪不得患者,当然也怪不得命名的前辈。毕竟“我们”在上百年前诞生的初衷,就是让患者无痛地完成手术。
但随着麻醉的发展和机体病理生理机制的探究,保障生命安全这点显得尤为重要。
一方面因为麻醉药物对人体机能有短暂影响,需要我们学习和利用其他方法、药物来予以调控以保证机体处于相对稳定状态;
另一方面由于手术的危险性和患者病情的复杂程度不一,对麻醉医生的工作也就提出了更多要求和挑战。
现在,就跟着我一起走进手术室看看他们的工作环境吧:

可能很多人心中手术室是这样的↓
但其实是这样的↓
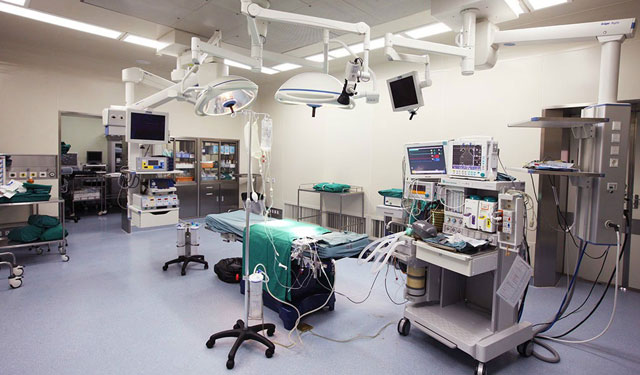
没错,并不是你想象的空旷之地,那样的地方只能做个局麻小手术,而图二才能完成一台普通的全麻手术(心外手术更复杂),其中手术台是外科医生的范围,而前方的机器连同监护仪、吸引器和各种管路连接的区域是麻醉医生负责的地方。
是的,光想象一下就知道not so easy。
好了,一名手术室内的麻醉医生的日常究竟是怎样?(同时揭秘全麻全过程)
手术前一日:
他们会走到患者病床旁了解病情,包括阅读病历、询问病史、必要的体格检查,然后交待麻醉风险等。
其次制定合理的麻醉方案,包括麻醉方法、药物、监测和预防措施等。
手术当天:
先检查麻醉设备、监护设备(上面的第二张图)以及药物的安全性和使用性,然后按照昨天制定的方案抽药,备好麻醉器具。
患者入手术室后,建立必要的生命体征监测,同时护士扎输液针以建立静脉通路。
待一切就绪后,给予面罩吸氧(此时一般为患者的记忆断点),然后从静脉通路里给麻醉药,待患者睡着后进行气管插管,连接到麻醉机,由麻醉机持续给患者送氧(所以全麻时患者没有自主呼吸,由机器替代,其呼吸频率和吸氧浓度等由麻醉医生根据病人情况设定)。
术中麻醉方法可改为经呼吸道的吸入麻醉或是继续静脉麻醉,亦或是二者结合使用。
期间麻醉医生根据病人麻醉深度、手术进程以及血压心率等生命指标变化来调整麻醉药和血管活性药的使用,同时把控输血输液的量和种类。
待手术接近尾声,逐渐减浅麻醉,直到手术结束时病人清醒、能有力地自主呼吸,排除误吸等危险因素,再将嘴里的气管插管拔出(这时患者会听到有人大声喊你名字,请务必配合医生完成呼吸、握手等指令完成拔管),之后观察生命体征稳定后可以送返病房。
以上为大多数成年人的全麻过程,小儿、危重患者或需要送到术后恢复室的患者其过程略有不同。
手术后几日:
麻醉医生会访视患者以了解术后恢复情况,并且针对出现的麻醉相关并发症进行处理。
这就是他们在手术室的状态↓
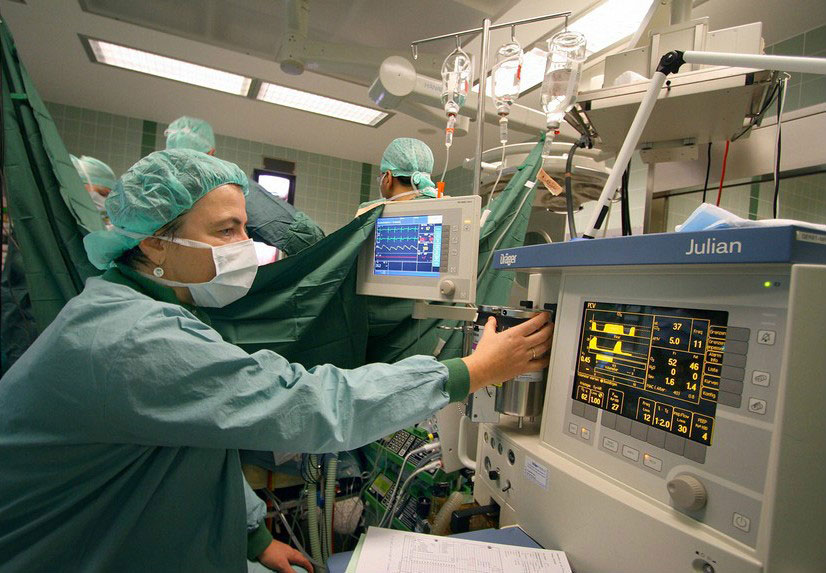
合格的麻醉医生是一个“眼观八方的多面手”,不仅要兼顾监护仪上血压心率等指标、麻醉机的呼吸参数、药物浓度、脑电指数、尿量出血量等,还要对出现的紧急情况当机立断地做出最佳临床决策。
随着科技的发展,监护仪貌似充当了我们的眼睛,麻醉机也延伸了我们的手臂,但完全依赖医疗设备永远是医疗界的大忌,所以优秀的麻醉医生除了读懂这些辅助指标,还要根据患者其他体征进行判断,做到了然于胸,然后对症下药。
以上是手术室内麻醉医生的工作日常,其他还有手术室外速度与激情、夜班风云、抢救黄金档等小故事……感兴趣的话以后再聊。
回到这个故事的开始,同事A当时皱着眉头望了望花板,我猜他的内心独白是:十年学医路,七年内外妇;三载勤打杂,又复二余年;不求待我如初恋,但求不虐千百遍。我说行了老A,我写一写,不一定多少人看,但相信总会有人在求知的同时输出理解与信任。
版权声明:本文为春雨医生原创稿件,版权归属春雨医生所有,未经授权禁止转载,授权与合作事宜请联系reading@chunyu.me

















