过敏预防科普文章合集18
6月30日
过敏预防科普文章合集(86-90)
科普文章86
婴幼儿过敏预防与控制
过敏是一种免疫系统对特定物质(过敏原)过度反应的疾病,可能引发婴幼儿从轻微不适到严重甚至危及生命的症状。近年来,随着环境污染、生活方式改变等,过敏性疾病(如食物过敏、湿疹、过敏性鼻炎等)的发病率逐年上升,已经成为日益严重的健康问题。因此,过敏的预防与控制成为公共卫生和个体健康管理的重要课题。本文将从婴幼儿过敏的预防策略、控制措施以及实际案例三个方面进行探讨。
一、过敏的预防策略
1.饮食管理:
母乳是婴儿最好的食物,母乳中含有大量的免疫球蛋白,如分泌型免疫球蛋白A(sIgA),它能在婴儿的胃肠道黏膜表面形成一层保护膜,阻止过敏原与肠道黏膜接触,从而减少过敏反应的发生。同时,母乳还含有乳铁蛋白、溶菌酶等免疫活性物质,它们具有抗菌、抗病毒的作用,有助于增强婴儿的免疫系统,建立免疫耐受,使其更好地抵御外界过敏原的侵袭,建议尽量纯母乳喂养至少4-6个月。若无法进行母乳喂养,对于有过敏高风险的宝宝,可在医生指导下选择有临床验证的含益生菌的适度水解配方奶粉进行喂养替代,其将牛奶蛋白分子分解,能降低过敏风险。另外研究表明适量补充维生素D可能有助于预防过敏性疾病。
2.环境控制:
婴幼儿生活的室内环境需要保持室内清洁,定期清洗床单、窗帘,使用防螨床罩,减少尘螨滋生;使用空气净化器,降低空气中花粉和霉菌的浓度。在室外,花粉季节减少户外活动,外出时佩戴口罩;避免在人多,潮湿环境中停留,减少霉菌暴露。
3. 健康教育
普及过敏知识,提高公众对过敏的认知,帮助个体识别早期症状并采取适当措施。
二、过敏的控制措施
1. 识别过敏原:
过敏原是引发过敏反应的直接原因。常见的过敏原包括:吸入性过敏原:如花粉、尘螨等;食物过敏原:如牛奶、鸡蛋、坚果等,牛奶蛋白过敏(CMPA)是婴幼儿早期最常见的食物过敏;接触性过敏原:如金属镍、化妆品、乳胶等;药物过敏原:如青霉素、阿司匹林等。预防过敏的第一步是识别过敏原。新生儿CMPA诊断与管理流程通常是饮食回避+口服激发(OFC)实验。孩子一岁后可通过过敏原检测(如皮肤点刺试验、血清特异性IgE检测)可以明确个体的过敏原,从而采取针对性措施。
2、 临床治疗
药物治疗:抗组胺药用于缓解轻度过敏症状,如荨麻疹、过敏性鼻炎;糖皮质激素用于控制炎症反应,如哮喘、严重湿疹;肾上腺素用于急性过敏反应(如过敏性休克)的急救;此外,指南和共识还推荐:非母乳喂养患儿需要回避牛奶蛋白,可使用深度水解蛋白配方(eHF)与氨基酸配方(AAF)替代喂养,足够长的时间后,口服食物激发(OFC)可使用pHF作为普通配方先行激发,如能耐受的婴儿可利用pHF持续喂养,也可在此基础上再行整蛋白配方OFC。婴儿序贯转换至pHF后,逐渐从少量开始再引入牛奶蛋白。对于严重过敏者,应随身携带肾上腺素自动注射器,并确保家长了解其使用方法。
3. 定期随访
过敏患儿应定期就医,评估病情变化,调整治疗方案。
三、实际案例分析
海艳是一位孕中期的准妈妈,她一直期待着新生命的降临。然而,在一次户外散步后,她突然开始频繁打喷嚏,眼睛也又红又痒,皮肤还出现了红斑,去医院检查才发现是花粉过敏。对于孕妈来说,过敏不仅自身难受,即将出生的新生命也是一个过敏高风险的孩子。同事也告知海燕,孕期用药需谨慎,很多常规抗过敏药物都存在风险,只能先通过物理方法缓解,如用生理盐水冲洗鼻腔、保持室内清洁等。她这才意识到,过敏预防是孕期健康管理中不可或缺的一环。新生儿的免疫系统尚未发育完善,就像一座刚刚搭建的城堡,防御能力较弱,过敏极易趁虚而入。刚出生不久的小宇,脸上就开始出现密密麻麻的小红疹,还总是哭闹不止。小宇妈妈既心疼又自责,她怎么也没想到,看似普通的奶粉会给宝宝带来这么大的困扰。在我们的建议下,小宇开始食用部分水解,一段时间后,红疹逐渐消退,小宇也恢复了往日的安静。从这个案例中不难看出,过敏预防与控制对孕妈和新生儿至关重要。过敏预防与控制是一场持久战,尤其对于孕妈和新生儿,每一个细节都关乎着他们的健康。重视过敏预防,用科学的方法、细致的关怀,为孕妈和新生儿的健康保驾护航,让他们在充满爱的环境中,远离过敏困扰,茁壮成长。
四、总结
婴幼儿过敏的预防与控制是一项系统性工程,需要医务人员、家庭和社会的共同努力。通过饮食管理,识别过敏原、优化生活环境、合理用药以及开展免疫治疗,可以有效降低过敏的发生率和严重程度。实际案例表明,科学的预防与控制措施能够显著改善过敏患儿的生活质量,减少医疗负担,为过敏患儿带来福音。
科普文章87
早产儿出院营养管理 预防过敏尤为重要
宝宝的早产无疑会牵动着全家人的心,看着宝宝那小小的样子,爸爸妈妈既心疼又焦虑,既怕自己照顾不好宝宝,早产儿,由于提前来到这个世界,错过了母体内的最后发育阶段,其各系统尤其是胃肠道系统和免疫系统往往发育不够成熟。这种发育上的不完善,使得早产儿相较于足月宝宝更容易发生过敏反应。为了帮助早产儿宝宝健康成长,预防过敏显得尤为重要。
首先,对于早产宝宝来说,消化系统的发育不够完善。早产宝宝的胃酸分泌少、而且酸度相对偏高。在胃肠道起着重要的消化吸收作用的是一些消化酶,早产儿这些酶类分泌少,而且活性液较低,因此早产儿容易发生喂养不耐受,而出现腹胀、食物不消化,导致胃的潴留增多、大便的排出减少或者发生腹泻,由于以上这些原因,就会影响营养物质的吸收,使得宝宝体重增加缓慢,从而可能会影响生长发育的速度。第二是免疫系统,早产儿由于免疫系统发育不完善,免疫保护和足月宝宝相比更加不足。与足月宝宝相比,早产宝宝体内的免疫球蛋白水平也偏低,因此抗病能力相对更弱,也更容易被细菌病毒感染。免疫保护不足的第三个原因就是肠道屏障保护功能弱。婴儿尤其是新生儿的肠道粘膜上皮细胞之间的缝隙还比较大,作为抵御“外物入侵”的“城墙“还不够紧实,导致很多大分子的物质就有机会”趁虚而入“,进而被原本就敏感不成熟的免疫系统识别成为”敌人“,过度抵抗和攻击,从而引发过敏反应。 因需要追赶生长,蛋白质、维生素、矿物质及长链多不饱和脂肪酸等营养素的摄入量都需要超过足月儿的摄入量。对于早产儿来说,母乳是最理想的天然食物。母乳不仅富含早产儿生长发育所需的各类营养物质,还含有多种免疫物质和健康菌群,这些成分有助于早产儿宝宝尽快建立肠道屏障,调节免疫功能。研究显示,母乳喂养的早产儿发生过敏的风险相对较低。因此,建议早产儿宝宝纯母乳喂养至少4~6个月。若母乳不足或无法进行母乳喂养,可以在医生指导和监测下,选择部分水解蛋白配方粉进行混合喂养或人工喂养。
部分水解蛋白配方粉是将普通奶粉中的整蛋白进行水解,切断牛奶蛋白中容易引起过敏的部分,使其水解为小分子肽链,从而降低过敏风险。研究表明,过敏高风险婴儿在生命早期使用部分水解蛋白配方粉能将过敏发生总风险降低44%,这一效果可持续至成年后。这意味着,在婴儿期使用部分水解蛋白配方粉,不仅可以减少婴幼儿时期食物过敏的风险,还能持续降低未来十几年发生湿疹等过敏性疾病的风险。
母乳强化剂、早产儿配方奶、早产儿过度配方奶都是强化喂养的一部分,需要一步一步更换。至于何时更换、吃多少量、以及吃多久,是需要医生根据母乳的量以及宝宝的动态生长发育情况来给出建议和做出调整的。一般而言,早产宝宝一旦去除阻碍宝宝生长的因素,就会生长加快,并迅速接近或回到原来的生长轨道上。
每位早产宝宝都是迫不及待来到爸爸妈妈身边的小天使,虽然出生后面对的问题比足月儿多,但只要我们能够科学的理念与方法细心养护、科学喂养,宝宝就会尽快追上同龄的足月宝宝,健康成长的,让我们一起用爱心和科学为这些小天使们护航吧!
科普文章88
新手爸妈必读:如何预防宝宝过敏?
宝宝过敏是很多新手爸妈担心的问题。过敏不仅会让宝宝不舒服,还可能影响他们的成长和发育。今天,我们就来聊聊宝宝过敏的危害、原因以及如何预防,帮助新手爸妈更好地照顾宝宝。
一、过敏性疾病的危害
过敏性疾病在婴幼儿中较为常见,其危害不容忽视。过敏反应不仅影响婴幼儿的日常生活,还可能对其长期健康产生深远影响。常见的过敏性疾病包括过敏性鼻炎、哮喘、湿疹和食物过敏等。这些疾病可能导致婴幼儿出现皮肤瘙痒、红肿、呼吸困难、胃肠道不适等症状,严重时甚至可能引发过敏性休克,危及生命。
此外,过敏性疾病还可能影响婴幼儿的生长发育。例如,长期的食物过敏可能导致营养不良,影响体重和身高的增长。过敏性鼻炎和哮喘则可能影响婴幼儿的睡眠质量,进而影响其认知和行为发展。因此,预防过敏性疾病对婴幼儿的健康至关重要。
二、婴幼儿过敏性疾病的影响因素
婴幼儿过敏性疾病的发生受多种因素影响,主要包括遗传因素、环境因素、饮食因素和免疫系统发育等。
1. 遗传因素:家族过敏史是婴幼儿过敏性疾病的重要风险因素。如果父母或兄弟姐妹有过敏史,婴幼儿患过敏性疾病的风险显著增加。研究表明,父母双方均有过敏史的婴幼儿,其过敏风险高达60%-80%。
2. 环境因素:环境中的过敏原如尘螨、花粉、霉菌、宠物毛发等是引发过敏反应的主要诱因。此外,空气污染、二手烟等环境污染物也可能增加婴幼儿的过敏风险。
3. 饮食因素:某些食物如牛奶、鸡蛋、花生、坚果、鱼类等是常见的过敏原。早期接触整蛋白配方奶,或者添加辅食时,过早(4月龄前)或过晚(1岁后)引入致敏食物,可能会引发食物过敏。
4. 免疫系统发育:婴幼儿的免疫系统尚未完全发育,对外界刺激的敏感性较高,容易产生过敏反应。
5. 此外,早期接触抗生素、剖宫产等也可能影响婴幼儿的免疫系统发育,增加过敏风险。
三、 婴幼儿过敏性疾病的预防措施
预防婴幼儿过敏性疾病需要从多个方面入手,包括孕期预防、母乳喂养、合理添加辅食、环境控制和免疫调节等。
1. 孕期预防:孕妇在孕期应注意饮食均衡,避免接触已知的过敏原。研究表明,孕期摄入富含Omega-3脂肪酸的食物如鱼类,可能有助于降低婴幼儿过敏风险。此外,孕妇应避免吸烟和接触二手烟,以减少对胎儿免疫系统的不良影响。
2. 母乳喂养:母乳是婴幼儿最理想的食物,其中含有丰富的免疫球蛋白和益生菌,有助于平衡婴幼儿肠道菌群,增强婴幼儿的免疫力,降低过敏风险。世界卫生组织建议,婴幼儿应纯母乳喂养至6个月,之后在添加辅食的同时继续母乳喂养至2岁或以上。母乳不足时可选适度水解配方补充以预防牛奶蛋白过敏,已经确诊牛奶蛋白过敏的宝宝可在医生指导下选择深度水解或氨基酸配方。
3. 合理添加辅食:在婴幼儿6个月后,应逐步引入各种食物,观察是否有过敏反应。建议每次只引入一种新食物,间隔3-5天再引入另一种,以便及时发现和处理过敏反应。对于高风险婴幼儿,可在医生指导下适时引入高致敏性食物如鸡蛋、花生等。
4. 环境控制:保持室内清洁,定期清洁家居环境,减少尘螨、霉菌等过敏原的滋生。使用防螨床罩、空气净化器等也有助于减少过敏原的暴露。此外,应避免婴幼儿接触宠物毛发、花粉等已知过敏原。
5. 免疫调节:通过适当的户外活动和均衡饮食,增强婴幼儿的免疫力。研究表明,早期接触自然环境中的微生物,有助于调节免疫系统,降低过敏风险。此外,益生菌的补充也可能有助于预防过敏性疾病,但应在医生指导下进行。
6. 定期体检:定期带婴幼儿进行健康检查,及时发现和处理过敏问题。对于有过敏家族史的婴幼儿,应进行早期筛查和干预,以降低过敏风险。
宝宝过敏虽然常见,但通过科学的预防措施,可以有效降低过敏风险。新手爸妈可以从孕期开始注意饮食和环境,坚持母乳喂养,及时引入多样化辅食,保持家居清洁,并关注宝宝的免疫系统发育。如果宝宝出现过敏症状,应及时就医。
科普文章89
哪些宝宝是过敏高风险?为什么需要及如何进行过敏预防?
近几十年来,婴幼儿过敏性疾病发病率在全世界范围内急剧上升。每10位宝妈中就有接近一半的宝妈自报自己的宝宝曾经或正受过敏困扰。
那么都是哪些宝宝容易过敏呢?
第一是具有家族遗传史的宝宝过敏风险较高。研究显示,过敏性疾病具有一定的遗传倾向,父母一方有过敏史,宝宝过敏风险增加2.3倍,父母双方均有过敏史,宝宝过敏风险增加高达3.6倍。
第二是早产儿。早产儿胃肠动力功能不成熟,营养物质需求较多,容易出现喂养不耐受。
更有统计发现,早产儿出现过敏的概率是足月出生儿的2.5倍。
第三是剖宫产儿。婴儿有益的肠道微生物源于母体阴道,在阴道分娩的过程中这些肠道微生物将会移植于胎儿体内,而剖宫产宝宝缺乏这一过程,会影响婴儿的早期免疫系统发育。与早产儿类似,统计显示剖宫产儿出现过敏的概率是足月儿的2倍。很多家长都觉得过敏不是什么大病,其实儿童的过敏与成人过敏还是有很多区别的,过敏会对宝宝的健康造成不同程度的伤害。
婴幼儿期是过敏性疾病的易感时期,婴幼儿过敏的主要来源是食物过敏。特别是牛奶蛋白过敏。
若不及时治疗,随着年龄增长可能发展为支气管哮喘、过敏性鼻炎、异位性皮炎等过敏性疾病,并且可能会影响宝宝神经系统的发育,将会严重影响宝宝的身心发育。有医学研究显示:宝宝的早期过敏与自闭症的发生具有很强的相关性。
因此各位爸爸妈妈要多多注意宝宝是否有过敏情况的出现,进行早期预防,降低过敏风险。那我们应该如何进行过敏预防?
过敏的高风险人群,在出生后未发生过敏时就应采取相应的预防营养策略。因此其实在孕期和新生儿期就应该开始有关过敏高风险人群的筛查。
母乳喂养可降低婴儿食物过敏风险。母乳营养丰富,蛋白质适合新生儿,且母乳中丰富的低聚糖、分泌性IgA、细胞因子、益生菌等均有助于降低婴儿食物过敏风险。建议婴儿出生早期纯母乳喂养, 鼓励纯母乳喂养至婴儿满6月龄, 随后在继续母乳喂养的基础上添加辅食。
当母乳不足或不能母乳喂养时,过敏高风险的婴儿可选择有循证依据的部分水解蛋白配方奶粉(pHF)预防过敏。2020年德国婴儿营养干预(Germany infant nutrition intervention, GINI)研究公布了其20年随访结果,提示水解蛋白配方具有一定的预防特应性皮炎的作用,在远期可降低呼吸道过敏的风险。
在给过敏高风险宝宝添加辅食时各位妈妈们应该知道,其实过敏高风险婴儿辅食添加的主要原则和方法与正常婴儿相同。并且研究显示,非纯母乳喂养的过敏高风险婴儿在4-6月龄间可引入鸡蛋, 而牛奶、鱼、小麦、大豆等其他易过敏食物也应在适当时间引入;出生第1年引入食物种类多,可降低食物过敏风险。
各位宝爸宝妈们一定要注意,过敏重在预防。学习并掌握科学的预防过敏的方法,帮助宝宝健康成长。
案例分析
患者基本信息:3月龄男婴,主诉:反复轻度湿疹(面部、四肢屈侧),无呕吐、腹泻、便血等消化道症状,无呼吸急促或喘息。家族史:父亲有过敏性鼻炎,母亲有儿童期湿疹史。
临床评估与检查:
1. 查体:体重、身长均在正常范围(25th百分位)皮肤可见散在红斑、轻度脱屑,无渗出或感染征象,心肺腹查体无异常。
2. 实验室检查:血清总IgE:正常范围(<15 IU/mL)。牛奶蛋白特异性IgE(sIgE):阴性(<0.35 kU/L),皮肤点刺试验(牛奶蛋白、鸡蛋、尘螨等):均阴性。便常规:隐血阴性,无嗜酸性粒细胞升高。
3. 排除CMPA的依据:无典型牛奶蛋白过敏症状(如呕吐、腹泻、便血、生长发育迟缓)。sIgE和皮肤点刺试验阴性,不支持IgE介导的过敏。 湿疹程度轻,局部外用激素可控制。
诊断:1. 特应性皮炎,轻度(与遗传过敏体质相关)2.家族过敏史(一级亲属过敏性鼻炎、湿疹)3. 排除CMPA及其他食物过敏。
干预方案:
1. 喂养建议:鼓励母亲继续母乳喂养(母亲饮食无需特殊回避)。如因母乳不足需补充喂养,结合家族过敏史及湿疹表现,选择部分水解乳清蛋白配方奶粉.
2. 皮肤管理:每日保湿霜(如凡士林)厚涂,湿疹局部短期使用弱效激素(如1%氢化可的松)。
3. 随访计划:每月监测湿疹控制情况、体重增长,6月龄后评估是否需要引入其他致敏食物(如鸡蛋、花生),采用“早期引入”策略降低过敏风险。
随访结果:
4月龄时湿疹基本控制,体重增长平稳(50th百分位)。6月龄时开始添加辅食,按计划引入鸡蛋、小麦等,未出现过敏反应。1岁时无新发过敏症状,计划过渡至普通配方奶或牛奶。
科普文章90
早产小于胎龄儿合并宫外生长发育迟缓的随诊案例
一、临床资料
患儿女,住院号:5221**,保健号:000101008000031****
出生病史:患儿系出生胎龄31W,体重1.14kg早产儿,住院时长42天。住院期间呼吸系统符合孕周周龄表现,有使用肺表面活性物质及呼吸机用氧史,至出院时已脱氧。消化系统频繁出现症状:入院第二天开奶后间断出现腹胀、喂养不耐受等不适,加用琥乙红霉素口服后,奶量渐增,至出院时奶量至35ml/次。心超提示:房间隔两处左向右分流(分别宽为0.12cm及0.11cm),余无特殊。父母均患有过敏性鼻炎,否认其他食物药物过敏史。
初诊:生后近6m(纠正4m),吃奶慢,吃奶时身体喜扭动,呕奶较频繁,屁多,大便无特殊。喂养类别:混合喂养,母乳少量+早产儿出院后配方奶500-550ml/天。NS:腹部稍胀气,存在脐疝,约3*3cm,可回纳。四肢肌张力稍高,双上肢为甚。竖颈不稳,可辅助翻身,右侧稍困难,俯卧位抬头30-45°,肘部支撑欠佳。患儿体格追赶良好,按营养风险分度符合改用普通能量热卡数乳制品。但因其出生胎龄及体重较小,且为小于胎龄儿,生后至今仍存消化道症状,不除外仍存在喂养不耐受可能。父母均过敏体质,追问病史无明确牛奶蛋白过敏家族史,建议早产奶转适度水解奶+益生菌以缓解症状。患儿已至纠正胎龄4m,符合辅食添加年龄,建议添加辅食,在提高饮食能量热卡数同时,减少牛奶蛋白对肠道影响的可能。
第一次复诊:(7-m/5-m):患儿家诉:奶量较前明显改善,屁有所减少,少吐奶。适度水解奶140ml/次,4次/天,辅食2次,品类齐全,60-70ml/次。面色转红润,腹部不胀,脐疝改善。考虑消化道症状改善,体格增长良好,嘱继续增加辅食量,余治疗方案同前。
第二次复诊: (8m/6m):适度水解奶已增至140-170ml/次,4-5次/天,辅食130-150ml/次,2次/天。颜面色红,精神状态好,腹软,脐疝回纳。体重7kg(中/中+),身长66.2cm(中/中+),贝利:MDI 85(110),PDI 87(107)。考虑适度水解使用时长已达3M,消化道症状缓解良好,体格增长良好,已达适宜追赶,神经系统发育与纠正月龄相符。嘱试改普通配方奶,适量喂养,余治疗方案同前。另复查心脏B超无明显异常。
其后规律随访...
 中短期愈后:患儿纠正胎龄1岁半内持续随访良好,共随访13次,末次复诊1岁8个月(纠正1岁6个月)体重10.1kg,身长80.3cm,头围45.6cm,牙 16颗。纠正1岁6个月贝利测评,MDI:108,PDI:115。体格及智力发育追赶良好。
中短期愈后:患儿纠正胎龄1岁半内持续随访良好,共随访13次,末次复诊1岁8个月(纠正1岁6个月)体重10.1kg,身长80.3cm,头围45.6cm,牙 16颗。纠正1岁6个月贝利测评,MDI:108,PDI:115。体格及智力发育追赶良好。




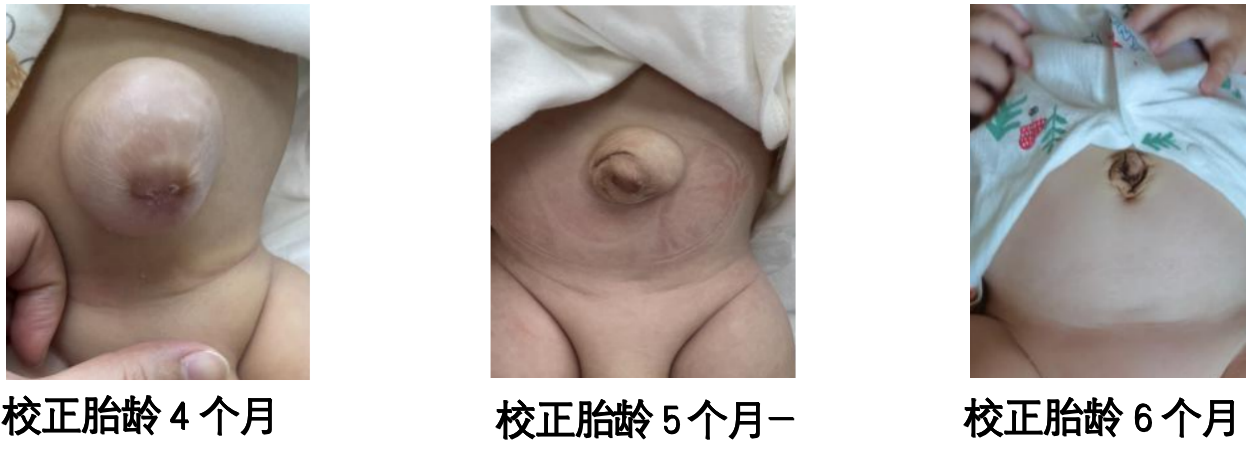
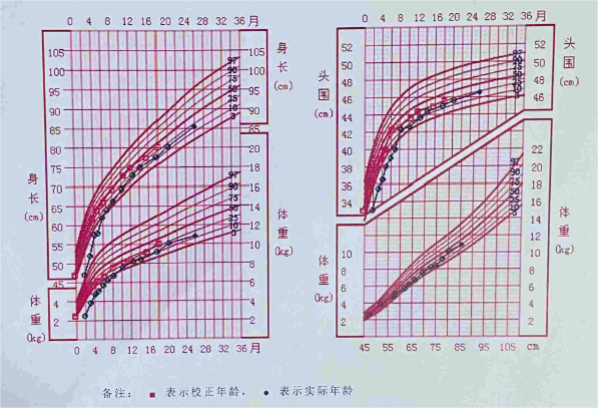
二、讨论与体会:
全球每年约1500万早产儿出生,2014年我国早产率6.9% [1]是全球早产率前五的国家。随着围产医学的发展及新生儿救治水平的不断提升,早产儿尤其极早产、超早产的救治成功率显著提高。小于胎龄儿(SGA)是儿童保健中常见人群,尤其合并孕周周龄较小时,常常由于先天各脏器发育成熟受限,且住院期间合并多种并发症,极易造成“宫内生长受限(IUGR)+宫外生长发育迟缓(EUGR)”。
1、SGA存在不同原因的IUGR, 是生后生长的不利因素,生长迟缓发生的年龄越小、持续时间越长、程度越严重,追赶生长的结局则越差[2]。早产儿出院后至校正月龄2~3个月内存在一个生长发育的机会窗,在这个“机会窗”里,其生长发育水平与未来的成长状态相关[3]。因此门诊工作中如何把握生命早期1000天,帮助患儿规避常见高危因素,完成适宜追赶生长,促进智能发育,造就良好生命结局显得极为重要。
2、EUGR不仅影响了体质量、身长和头围的增长,早期生长发育的迟滞可能影响了后期的生长发育潜力[4]。M Hack[5]等研究显示:在8月龄时头围低于正常的儿童,8岁时可能有更差的语言及智力发展得分。因此关注体格追赶情况,尤其早期营养十分必要。2016年颁布《早产、低出生体重儿出院后喂养建议》,建议根据出院时营养风险程度评估选择喂养方案[6-7],辅食添加则参照“7~24月龄婴幼儿喂养指南”[8]进行指导。此过程中应注意各项体格指标在校正同月龄的百分位数最好达到P25~P50,SGA>P10,同时注意避免体重/身长>P90。
3、过敏高风险因素分析:
①早产,是过敏性疾病的高风险因素,其发生风险是足月儿的2-3倍。这与早产儿免疫系统发育不成熟、肠道屏障功能不完善等因素密切相关:免疫系统发育不成熟:早产儿Th1/Th2细胞平衡失调,Th2细胞优势明显,更容易发生IgE介导的过敏反应[9];肠道屏障功能不完善:早产儿肠道上皮细胞连接松散,肠道通透性增加,大分子抗原更容易通过肠道屏障进入血液循环,诱发过敏反应。
②SGA:该类患儿胎儿期生长受限,先天肠道发育更加不成熟。再加上出生时胎儿血红蛋白通常偏高,容易出现病理性黄疸、高胆红素血症、黄疸持续时间过长,甚至红细胞增多症等,继而导致腹胀、屁多、呕奶反奶频繁等喂养不耐受症状。
③父母均为过敏体质,虽否认有明确牛奶蛋白过敏家族史,但患儿存在消化道不适史,从遗传分风险概率上仍有60-80%的过敏可能[10],应在过敏机制开始发动前予以积极有效预防。部分水解配方奶粉通过将牛奶蛋白水解成小分子肽段,降低其致敏性,可用于预防或治疗轻中度牛奶蛋白过敏。
4、注意排除牛奶蛋白过敏情况:
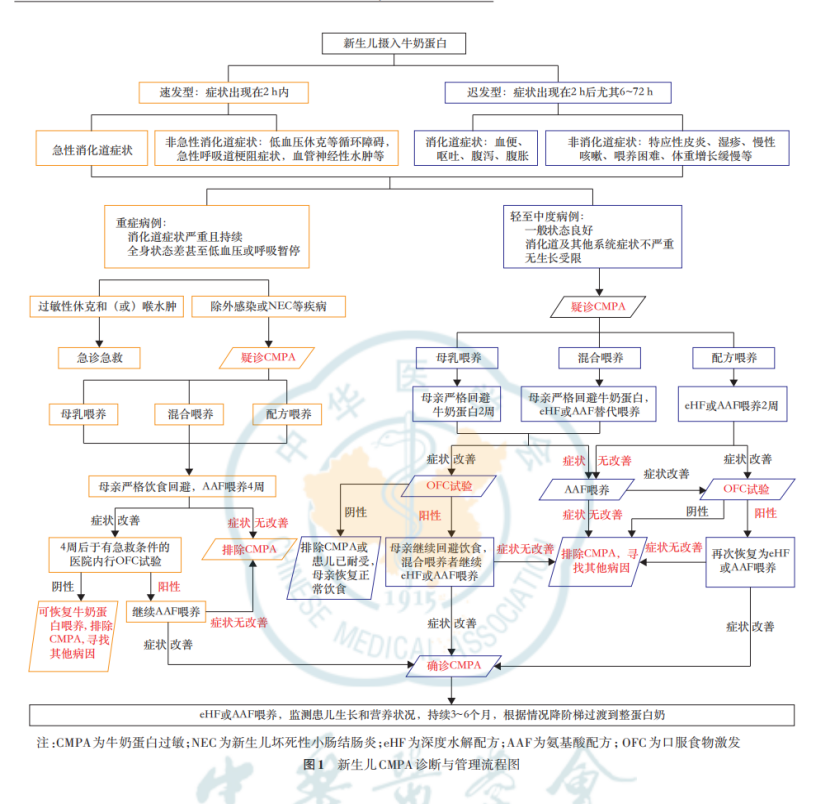
新生儿牛奶蛋白过敏临床表现更加缺乏特异症状及体征,与足月儿相比,多数情况下早产儿尚未发育完善,发生牛奶蛋白过敏的时间更晚,症状更复杂,病情更严重,更易发生食物蛋白诱导性小肠结肠炎综合征,应重视与坏死性小肠结肠炎等疾病鉴别。新生儿期牛奶蛋白过敏主要依靠过敏高危因素、 临床症状与摄食关系、诊断性回避试验效果以及排除其他相关疾病进行综合分析诊断,应根据临床严重程度采取有区别的诊断流程(图1)。
5、据文献报道,匀称型 SGA 体质量、身长、头围成比例减少,常与遗传代谢缺陷及宫内感染有关;非匀称型 SGA 相对于身长、头围表现为低体质量,与母亲妊娠期高血压、胎盘功能不全、矮小综合征及染色体微小异常、重排和断裂有关[11]。SGA患儿宫外持续追赶困难者不足10%。当无明确母孕期疾患、脐带胎盘因素所致SGA,且生后存在追赶困难者,应排除患儿自身疾患,必要时专科就诊断,排除染色体基因病及遗传代谢性疾病。
【参考文献】
[1] Chawanpaiboon S, Vogel JP, Moller AB, et al. Global, regional, and national estimates of levels of preterm birth in 2014: a systematic review and modelling analysis. Lancet Glob Health. 2019,7(1):e37-e46.
[2] 武华红.追赶生长研究与进展[J].中国儿童保健杂志2010,18(2):144-146
[3] CookeRJ.Postnatal growth and development in the preterm and small for gestational age infant[J].Nestle Nutr Workshop Ser Pediatr Program ,2010,65:85-98.
[4] Morley R , Lucas A . Randomized diet in the neonatal period and growth performance until 7.5–8 y of age in preterm children1–3[J]. The American Journal of Clinical Nutrition, 2000, 71(3):822-828.
[5] Hack M , Taylor H G , Klein N , et al. School-Age Outcomes in Children with Birth Weights under 750 g[J]. New England Journal of Medicine, 1994, 331(12):753-759.
[6] Raiten DJ, Steiber AL, Hand RK. Executive summary: evaluation of the evidence to support practice guidelines for nutritional care of preterm infants-the Pre-B Project[J]. Am J Clin Nutr, 2016,103(2):599S-605S. DOI: 10.3945/ajcn.115.124222.
[7] 《中华儿科杂志》编辑委员会, 中华医学会儿科学分会儿童保健学组, 中华医学会儿科学分会新生儿学组. 早产、低出生体重儿出院后喂养建议[J].中华儿科杂志,2016,54(1):6-12. DOI: 10.3760/cma.j.issn.0578-1310.2016.01.003.
[8] 杨月欣, 苏宜香, 汪之顼, 等. 备孕妇女膳食指南[J].临床儿科杂志,2016,34(10):798-800. DOI: 10.3969/j.issn.1000-3606.2016.10.021.
[9] 张建华,施筠,吴良霞,等.家族过敏史和粉尘螨对新生儿脐血Th1/Th2细胞因子表达及婴儿期变应性疾病发生的影响[J].实用儿科临床杂志, 2009(9):3.DOI:CNKI:SUN:SYQK.0.2009-09-009.
[10] Bergmann RL, Edenharter G, Bergmann KE, Guggenmoos-Holzmann I, Forster J, Bauer CP, Wahn V, Zepp F, Wahn U. Predictability of early atopy by cord blood-IgE and parental history. Clin Exp Allergy. 1997 Jul;27(7):752-60. PMID: 9249267.
[11] Finken MJJ,van der Steen M,Smeets CCJ,et al. Children born small for gestational age:differential diagnosis,molecular genetic evaluation,and implications[J]. Endocr Rev,2018,39(6):851-894.
本文作者:卢瑞英、罗燕、马丽亚、黄赛君、屈小莉

















