胃溃疡是吃出来的,要戒酒戒辣戒咖啡?不存在,罪魁祸首其实是它
12月12日
导致消化性溃疡的罪魁祸首是幽门螺杆菌和药物。
编者按:较真推出胃病解读系列稿件,第一篇为《全球新增胃癌患者一半在中国:4个问题认清胃癌,这3类人要小心》,此为第二篇,我们邀请了消化内科专家解读胃溃疡,其他胃病解读敬请期待。
较真要点(赶时间?只看要点就够了!):
1、正常情况下,胃黏膜有强大的自身修复机制,当黏膜损伤持续存在,平衡被打破,黏膜上就会出现肉眼能看到的“小坑”,也就是消化性溃疡。
2、目前为止没有发现特定的食物和饮食方式会造成消化性溃疡。大量饮酒可能造成急性胃黏膜损伤,甚至大出血,但这些损伤流于表面,一般恢复较快,并不会真的出现溃疡。
3、吃辣椒会有胃痛的感觉,这种痛感是辣椒里的辣椒素与黏膜受体结合直接产生的,并没有证据表明常规食用辣椒会导致溃疡,相反有研究发现常吃辣椒的人反而不容易患上消化性溃疡。
4、很多人喝完咖啡后有烧心不适的感觉,这是胃酸反流到食管引起的不适,不会导致胃酸增多,也不会导致溃疡的发生。
5、不吃早饭、不吃晚饭、经常吃夜宵可能有别的危害,但并没有发现会导致更多溃疡产生。绝对清淡、三餐定时也没有发现会让溃疡愈合更快。
6、胃溃疡导致胃癌的说法也受到不少质疑。剔除胃癌被误诊为胃溃疡的因素后,胃溃疡患者出现胃癌的几率大约是常人的 1.8 倍,但这只能说明胃溃疡跟胃癌有相同的原因——幽门螺杆菌,不能得出胃溃疡直接导致胃癌的结论。
7、导致消化性溃疡的罪魁祸首是幽门螺杆菌和药物。我国大约93%的消化性溃疡患者都存在幽门螺杆菌感染。另外,非甾体消炎药(比如阿司匹林)等也会影响黏膜防御机制,导致溃疡出现。
8、治疗溃疡的基础就是根除幽门螺杆菌,大部分溃疡在根除幽门螺杆菌治疗后就能完全愈合,也不会复发。对于已经有了并发症的消化性溃疡,推荐再补充短时间的抑制胃酸治疗。
查证者:魏玮 | 消化内科医生
中国是讲究吃的国度,各地吃食花样百出,食不厌精,脍不厌细。
治病也有一套独特的食疗传统,就算到了今天,医生给患者交代完了医嘱,还得再多几句“饭该怎么吃”,患者才会心悦诚服,满意而归。
到了胃病这里,“怎么吃”更是成了最关键的因素。“就是因为你饮食不规律,才得了胃溃疡,以后可得注意啊”“你都有胃溃疡了,可一定得记住不吃辛辣,要不然还得犯”。类似戏码不断上演。
那么胃溃疡真的跟饮食不规律有关吗?吃辣椒、喝咖啡真的会导致胃溃疡吗?
消化性溃疡是胃平衡打破的结果
胃在人体诸多器官里,有独特的气质。胃腔内充满着让其他组织无法承受的强酸。这些胃酸以及胃腔内其他物质是食物初步消化和消毒的关键。
为了不受胃酸影响,维持正常功能,胃黏膜会有一套复杂的防御机制。不过,由于食物带来的机械、化学性刺激,以及酸性-消化活性的影响,每个人的胃黏膜每天都会发生轻重不一的损伤,这就出现胃镜可观察到的胃炎。
因为胃黏膜有强大的自身修复机制,所以这些损伤一般没有临床意义,也不会出现明显症状。大部分黏膜都处于“轻微损伤-更替修复-完好如初-轻微损伤”的循环状态中,维持了胃的稳定和平衡。换句话说,胃并非什么娇花,而是很汉子的,只要你不太作,并不容易伤给你看。
当酸损伤、防御和修复之间的平衡被打破,黏膜损伤持续存在,最终穿透黏膜肌层,黏膜上就会出现肉眼能看到的“小坑”,也就是消化性溃疡。
消化性溃疡可以分为发生在胃里的胃溃疡,和发生在十二指肠里的十二指肠溃疡。胃溃疡以防御和修复减弱为主,十二指肠溃疡则以酸损伤增强为主。
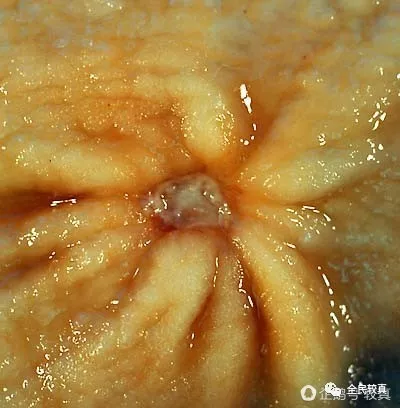
(如图所示,溃疡虽然形成了“坑”,但并不是让胃壁完全穿透成为“孔”。因为胃壁是由黏膜、黏膜下层、肌层、浆膜层共同组成的,溃疡只是破坏了黏膜层。图片出自维基百科)
消化性溃疡的罪魁祸首:幽门螺杆菌和药物
幽门螺杆菌是引发消化性溃疡的最关键因素,我国大约 93% 的消化性溃疡患者都存在幽门螺杆菌感染【1】,其中十二指肠溃疡尤为明显。
幽门螺杆菌是怎么导致消化性溃疡的?
第一,通过提高胃泌素水平增加胃酸分泌【2】,
第二,直接下调表皮生长因子,破坏黏膜防御【3】,
第三,通过胃黏膜萎缩和十二指肠胃化生而影响黏膜修复,甚至直接通过免疫应答损伤黏膜。
另外,有些因素更容易导致溃疡,比如存在 dupA 基因的幽门螺杆菌就更容易导致十二指肠溃疡【4】。
总之是多管齐下,不达溃疡“誓不罢休”。
但是,要注意的是,并不是感染了幽门螺杆菌就一定会出现消化性溃疡,人体在面对幽门螺杆菌感染时也会积极抵抗,斗争的结果就是幽门螺杆菌感染者每年发生消化性溃疡的几率也只有约 1%,终生患病率约为10~20%。
除了幽门螺杆菌感染,非甾体消炎药(比如阿司匹林)等对黏膜防御机制的抑制,也是溃疡出现的重要原因。尤其是在幽门螺杆菌感染率逐渐下降的发达国家,非甾体消炎药导致的消化性溃疡比例较高。
喝酒、吃辣、喝咖啡会导致消化性溃疡吗?
搞清楚了溃疡到底是怎么来的,回过头来就能更放心地说:目前为止尚没有发现有特定的食物以及饮食方式,可以造成消化性溃疡。
酒精
消化科医生非常反对饮酒,大量饮酒可以造成急性广泛的胃黏膜损伤,甚至引发大出血。但这种损伤还是流于表面,去除危险因素后,一般恢复较快,并不会真的出现溃疡。甚至有发现适度酒精摄入还能加速溃疡愈合【5】。当然,综合考虑的话,完全不提倡以“愈合溃疡”为目的去饮酒。
辣椒
吃辣椒会有胃痛的感觉,这种痛感其实是辣椒里的辣椒素与黏膜受体结合直接产生的,并没有证据表明常规食用辣椒可以直接损伤黏膜,继而出现溃疡。实际上,常吃辣椒的人反而被发现不容易患上消化性溃疡【6】,这可能跟常吃辣椒让胃肠道神经末梢变迟钝,激活黏膜的适应性有关。吃辣椒的度以不引起自己疼痛不适为宜,没必要因为担心溃疡,或者有了溃疡而禁食辣椒。
咖啡
很多人喝完咖啡后有烧心不适的感觉,担心是不是咖啡增加了胃酸分泌,间接导致溃疡。其实咖啡后的烧心,更多是胃酸反流到食管引起的不适,不会导致胃酸增多,也就不会导致溃疡的发生。
进餐不规律
不吃早饭、不吃晚饭、经常吃夜宵等不怎么规律的进食方式,也常被一些医生或者长辈挂在嘴边说会导致胃溃疡。这也没有真凭实据。这些进餐方式是不是有别的危害,这里就不涉及了,起码在消化性溃疡方面,并没有发现进餐不规律会导致更多的溃疡。绝对清淡、三餐定时也没有发现会让溃疡愈合更快。
消化性溃疡该怎么治?
虽然消化性溃疡可以导致肉眼可见的黏膜深坑,但其实也只有少部分溃疡会表现出疼痛,大部分还是无症状的【1】。
如果消化性溃疡长期存在,也有可能导致出血、穿孔等并发症,甚至危及生命。
所以,一旦检查发现消化性溃疡,还是需要规范治疗。
因为大多数溃疡跟幽门螺杆菌感染有关,所以治疗溃疡的基础就是根除幽门螺杆菌,大部分溃疡在根除幽门螺杆菌治疗后就能完全愈合,而且也不会复发。对于已经有了并发症的消化系溃疡,以及面积较大的溃疡,则推荐再补充短时间的抑制胃酸治疗。
胃溃疡之前还被认为是胃癌的原因之一,所以很多胃溃疡患者被要求定期复查胃镜。现在这一做法受到不少质疑。
通过给胃溃疡患者进行内镜随访,我们确实发现胃癌的风险为 0.8~4.3%,超过了普通人群。不过这其中有不少胃癌其实是最开始的诊断出了错误:胃癌被误诊为溃疡。修正误诊因素后,胃溃疡患者出现胃癌的几率大约是常人的 1.8 倍【7】。即便如此,这个数字也只是说明胃溃疡跟胃癌有相同的原因——幽门螺杆菌,而不能说明是胃溃疡直接引发胃癌。
参考资料:
1.Li Z, Zou D, Ma X, et al. Epidemiology of peptic ulcer disease: endoscopic results of the systematic investigation of gastrointestinal disease in China[J]. The American journal of gastroenterology, 2010, 105(12): 2570-2577.
2.Peterson W L, Barnett C C, Evans D J, et al. Acid secretion and serum gastrin in normal subjects and patients with duodenal ulcer: the role of Helicobacter pylori[J]. American Journal of Gastroenterology, 1993, 88(12).
3.Konturek P C, Ernst H, Konturek S J, et al. Mucosal expression and luminal release of epidermal and transforming growth factors in patients with duodenal ulcer before and after eradication of Helicobacter pylori[J]. Gut, 1997, 40(4): 463-469.
4.Yamaoka Y. Roles of the plasticity regions of Helicobacter pylori in gastroduodenal pathogenesis[J]. Journal of medical microbiology, 2008, 57(5): 545-553.
5.Battaglia B, Di M F, Dotto P, et al. Alcohol intake and acute duodenal ulcer healing.[J]. American Journal of Gastroenterology, 1990, 85(9):1198.
6.Kang J Y, Yeoh K G, Chia H P, et al. Chili—protective factor against peptic ulcer?[J]. Digestive diseases and sciences, 1995, 40(3): 576-579.
7.Hansson L E, Nyrén O, Hsing A W, et al. The risk of stomach cancer in patients with gastric or duodenal ulcer disease[J]. New England Journal of Medicine, 1996, 335(4): 242-249.
图片来源:123rf图库
转载自腾讯《较真》栏目


















